
Τα παιδιά, τα νήπια και τα νεογνά αποτελούν μια ευαίσθητη ομάδα πληθυσμού. Η μικρή σωματική τους διάπλαση σε συνδυασμό με την ανάγκη για αυξημένη φροντίδα οδήγησαν την ανάπτυξη της Παιδοωτορινολαρυγγολογίας ως μιας ξεχωριστής εξειδίκευσης στην ΩΡΛ.
Οι νέες χειρουργικές τεχνικές που αφορούν τις παθήσεις των παιδιών στην ΩΡΛ, έχουν αναπτυχθεί με τρόπο, ώστε να απαντούν εξατομικευμένα στις ανάγκες των νεογνών και των παιδιών. Η χρήση της τεχνολογίας COBLATION® PLASMA, ΤΟ LASER και η ενδοσκοπική χειρουργική έχουν βοηθήσει στο να είναι πλέον η χειρουργική των παιδιών αναίμακτη, ταχεία και ασφαλής.
Πραγματοποιούμενες χειρουργικές επεμβάσεις:
- Ενδοκάψια αμυγδαλεκτομή (intracapsular tonsillectomy) με COBLATION® PLASMA
- Εξωκάψια αμυγδαλεκτομή (extracapsular tonsillectomy) με COBLATION® PLASMA
- Αδενοτομή (Επέμβαση για Κρεατάκια) COBLATION® PLASMA ASSISTED
- Eustachian tube balloon dilatation – Διαστολή Ευσταχιανής σάλπιγγας με «μπαλόνι»
- Τυμπανοτομή – τοποθέτηση σωληνίσκων αερισμού στα αυτιά
- Διατομή – πλαστική βραχέως χαλινού γλώσσας
- Αφαίρεση – μαρσιποποίηση βατραχίου
- Ωτοπλαστική – διόρθωση σε «πεταχτά» αυτιά
- Αφαίρεση βραγχιακής κύστης τραχήλου
- Αφαίρεση κύστης θυρεογλωσσικού πόρου

Στην ενδοκάψια αμυγδαλεκτομή η αφαίρεση των αμυγδαλών πραγματοποιείται με το COBLATION® PLASMA, το οποίο χρησιμοποιεί μια ειδική ενέργεια «πλάσματος» που προέρχεται από φυσιολογικό ορό, το οποίο διασπά τους ιστούς σε χαμηλές θερμοκρασίες. Η επέμβαση πραγματοποιείται εκ των έσω προς τα έξω με στόχο την αφαίρεση όλου του ορατού ιστού των αμυγδαλών, αλλά αφήνοντας την αμυγδαλική κάψα ανέπαφη, ούτως ώστε ο φαρυγγικός μυς να μην καταστραφεί ή να εκτεθεί, αφήνοντας δηλαδή έναν «βιολογικό φραγμό». Αυτή η τεχνική έχει πολύ χαμηλότερα παρατηρούμενα ποσοστά μετεγχειρητικού πόνου, νοσηρότητας, αιμορραγίας και επανεισαγωγών από την κλασσική αμυγδαλεκτομή. Η χρήση του COBLATION® PLASMA έχει αυξήσει την υιοθέτηση της ενδοκάψιας αμυγδαλεκτομής ως μοναδικά εφαρμοζόμενης τεχνικής σε πολλά παιδιατρικά κέντρα σε όλη την Ευρώπη. Ο ασθενής επιστρέφει την ίδια μέρα στο σπίτι του, χρειάζονται παυσίπονα προληπτικά, ενώ επιστρέφει τάχιστα στις δραστηριότητές του. Ακολουθεί πρόγραμμα διατροφής με μαλακές τροφές για μία εβδομάδα, ενώ καλό είναι τα παιδιά να μην πάνε στο σχολείο ή στον παιδικό σταθμό για το εν λόγω χρονικό διάστημα.

Η αμυγδαλική κάψα είναι ένα λεπτό ινώδες χώρισμα (περίβλημα) μεταξύ της αμυγδαλής και των υποκείμενων μυών του φάρυγγα. Στην εξωκάψια αμυγδαλεκτομή («κλασσική») η αμυγδαλή διαχωρίζεται από τον φαρυγγικό μυ με την αφαίρεση της αμυγδαλής έξω από την κάψα της, με αποτέλεσμα την έκθεση του μυϊκού υποστρώματος και των αιμοφόρων αγγείων που βρίσκονται μέσα στον φαρυγγικό μυ, αυξάνοντας τον μετεγχειρητικό πόνο και ενέχοντας την πιθανότητα αιμορραγίας. Η μέθοδος χρησιμοποιείται συχνά σε υποτροπιάζουσες αμυγδαλίτιδες σε παιδιά και σε ενήλικες, καθώς και σε υποψία κακοήθειας.
Η ανάπτυξη της τεχνολογίας έχει φέρει νέες προοπτικές στην ιατρική. Καινούριες χειρουργικές τεχνικές έρχονται να αντικαταστήσουν παλαιές, δίνοντάς μας περισσότερη ασφάλεια, καλύτερο αποτέλεσμα και κατά το δυνατόν ανώδυνη μετεγχειρητική πορεία. Η εξωκάψια αμυγδαλεκτομή μπορεί να πραγματοποιηθεί με το COBLATION® PLASMA, ένα ενεργειακό νυστέρι ραδιοσυχνοτήτων το οποίο χρησιμοποιεί ένα ειδικό «πλάσμα» που προέρχεται από φυσιολογικό ορό, το οποίο διασπά τον ιστό σε χαμηλές θερμοκρασίες. Η επέμβαση γίνεται όσον το δυνατόν αναίμακτα, ανώδυνα και με απόλυτη ασφάλεια, χωρίς μετεγχειρητικές επιπλοκές και αιμορραγία και κυρίως χωρίς τραυματισμό του φάρυγγα και των παρισθμίων. Έτσι έχουμε καλύτερη κατάποση, μειώνουμε στο ελάχιστο τον μετεγχειρητικό πόνο και τον χρόνο ανάρρωσης.
Η αμυγδαλεκτομή πραγματοποιείται με γενική αναισθησία. Η διάρκεια της επέμβασης είναι περίπου 30 λεπτά. Η εισαγωγή του ασθενούς γίνεται την ημέρα της επέμβασης, ενώ προτιμούμε την παραμονή του στην κλινική το ίδιο βράδυ για παρακολούθηση. Ακολουθεί πρόγραμμα διατροφής με μαλακές τροφές για μία εβδομάδα, ενώ καλό είναι τα παιδιά να μην πάνε στο σχολείο ή στον παιδικό σταθμό για το εν λόγω χρονικό διάστημα. Ο ασθενής μπορεί πολύ σύντομα (εντός εβδομάδος) να επιστρέψει στα καθημερινά του καθήκοντα.

Αδενοτομή ονομάζεται η επέμβαση αφαίρεσης των αδενοειδών εκβλαστήσεων. Είναι μια ανώδυνη επέμβαση η οποία πραγματοποιείται με γενική αναισθησία από ειδικό Παιδοαναισθησιολόγο. Διενεργείται διαστοματικά, ενώ ειδικό ενδοσκόπιο με κάμερα από τη μύτη ή καθρεπτάκι παρέχει ακριβή ορατότητα στην περιοχή των αδενοειδών. Η επέμβαση μπορεί να πραγματοποιηθεί με την κλασσική μέθοδο αφαίρεσης των αδενοειδών με «αδενοτόμο» ή βέλτιστα με την τεχνολογία του COBLATION® PLASMA. Σε αυτή την περίπτωση έχουμε εξάχνωση των αδενοειδών, χωρίς να υπάρχει «σταγόνα» αίματος. Έτσι, δεν υπάρχει κίνδυνος από απώλεια αίματος ούτε κίνδυνος για μετεγχειρητική αιμορραγία, ενώ ο πόνος είναι ελάχιστος. Το παιδί έρχεται το πρωί στην κλινική για εισαγωγή. Μετά την επέμβαση παραμένει κάποιες ώρες στην κλινική για παρακολούθηση και επιστρέφει το βράδυ στο σπίτι του, χωρίς να υπάρχει κάποια επώδυνη ανάμνηση. Καλό είναι για ένα δεκαήμερο μετά την επέμβαση το παιδί να μην αρρωστήσει και να μην «κρυώσει».
Η διαστολή της Ευσταχιανής σάλπιγγας με μπαλόνι είναι μία καινούρια μέθοδος για την αντιμετώπιση της υποτροπιάζουσας ωτίτιδας και την αποκατάσταση του αερισμού το μέσου ωτός, σε περιπτώσεις που δεν αποκαθίσταται με τους σωληνίσκους αερισμού ή σε πολύ «δύσκολα» αυτιά με σημαντική παθολογία. Σε αυτή τη μικροεπέμβαση μια συσκευή «μπαλονιού» εισάγεται μέσω της μύτης. Ο καθετήρας και το μπαλόνι τοποθετείται στο φαρυγγικό άνοιγμα της ευσταχιανής σάλπιγγας και στη συνέχεια φουσκώνει για λίγο. Αυτή η «απλή» διαδικασία φαίνεται να αποκαθιστά τη φυσιολογική λειτουργία της ευσταχιανής σάλπιγγας και να μειώνει ή να επιλύει τα συμπτώματα του ασθενούς.



Η παρουσία υγρού στο αυτί των παιδιών είναι μία συχνή πάθηση. Η επιστημονική της ονομασία είναι «εκκριτική ωτίτιδα» και χαρακτηρίζεται από την «έκκριση» και τη συλλογή λεπτόρρευστου ή παχύρευστου υγρού πίσω από το τύμπανο. Οφείλεται στον κακό αερισμό του αυτιού, λόγω της απόφραξης της ευσταχιανής σάλπιγγας (τον σωλήνα που ενώνει τη μύτη με το αυτί μας) από υπερτροφικές αδενοειδείς εκβλαστήσεις (κρεατάκια). Προκαλεί ελαφρύ πόνο, υποτροπιάζουσες ωτίτιδες και βαρηκοΐα στα παιδιά.(για περισσότερες λεπτομέρειες δες στην ΠΑΙΔΟ-ΩΡΛ)
Η θεραπεία στα αρχικά στάδια της νόσου γίνεται με φαρμακευτική αγωγή για αρκετές ημέρες. Εάν τα φάρμακα, ωστόσο, δεν είναι αποτελεσματικά, τότε πρέπει το υγρό να αφαιρεθεί.
Τι είναι η τυμπανοτομή; Πώς γίνεται;
Η αφαίρεση του υγρού πραγματοποιείται χειρουργικά με παρακέντηση του τυμπάνου, την τυμπανοτομή. Η επέμβαση πραγματοποιείται με γενική αναισθησία. Υπό τη μεγέθυνση χειρουργικού μικροσκοπίου γίνεται μελέτη του τυμπάνου και με ειδικά εργαλεία ωτοχειρουργικής πραγματοποιείται μία μικροσκοπική «τρύπα» σε αυτό. Ακολουθεί αφαίρεση του υγρού από το αυτί του παιδιού και καθαρισμός. Αν το υγρό έχει παραμείνει για μεγάλο χρονικό διάστημα μπορεί να είναι παχύρευστο. Σε αυτές τις περιπτώσεις ίσως χρειασθεί να τοποθετηθούν στο τύμπανο οι σωληνίσκοι αερισμού.
Τι είναι οι σωληνίσκοι αερισμού;
Τα σωληνάκια είναι πολύ μικρά πλαστικά αντικείμενα τα οποία τοποθετούνται σε μια τεχνητή «τρύπα» στο τύμπανο του αυτιού. Ο ρόλος τους είναι ο εξαερισμός του μέσου ωτός, η εξίσωση των πιέσεων της τυμπανικής κοιλότητας και η εξυγίανση του βλεννογόνου της. Αυτά παραμένουν για τρείς με έξι μήνες και στη συνέχεια αποπίπτουν από μόνα τους στον έξω ακουστικό πόρο.
Πότε αποκαθίσταται η ακοή του παιδιού;
Μετά την τυμπανοτομή ή την τοποθέτηση σωληνίσκων αερισμού, η ακοή του παιδιού επανέρχεται άμεσα στο φυσιολογικό.
Η επέμβαση συνδυάζεται σχεδόν πάντα και με αφαίρεση των αδενοειδών εκβλαστήσεων (κρεατάκια), τη γενεσιουργό αιτία του προβλήματος.
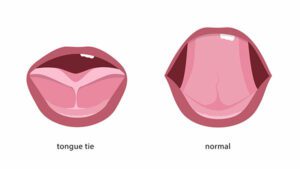
Ο χαλινός της γλώσσας, είναι μία πτυχή βλεννογόνου στο κάτω μέρος αυτής, συνδέοντάς την με το έδαφος του στόματος.
Σε μερικούς ανθρώπους είναι ιδιαίτερα βραχύς ή ισχυρός. Αυτό προκαλεί περιορισμό της κινητικότητας της γλώσσας με αποτέλεσμα:
- Δυσκολία στη σίτιση ή στην απομύζηση του γάλακτος σε πολύ μικρά παιδιά
- Δυσκολία στην ομιλία και εμφάνιση δυσαρθρίας
- Πόνο μετά από έντονη ομιλία
Η αντιμετώπιση είναι πολύ απλή. Γίνεται με τοπική αναισθησία, στο ιατρείο ή στην κλινική, με διατομή του χαλινού με ψαλίδι υπερήχων.
Καλό είναι να γίνεται σε μικρές ηλικίες (αν είναι δυνατόν από τους πρώτους μήνες) ώστε να προληφθούν πιθανώς διαταραχές της άρθρωσης και της σίτισης.
Το «βατράχιο» είναι μια διόγκωση στο έδαφος του στόματος, κάτω από την γλώσσα.
Οφείλεται σε απόφραξη του εκφορητικού πόρου ενός ελάσσονος σιελογόνου αδένος στο έδαφος του στόματος. Ακολουθεί συλλογή σιέλου και εμφάνιση μίας ανώδυνης διόγκωσης μέσα στο στόμα κάτω από τη γλώσσα. Είναι συνήθως διαυγής, ενώ αυξάνεται σε μέγεθος μετά από τη λήψη τροφής.
Είναι μια κατάσταση εντελώς καλοήθης. Παρ` όλα ταύτα χρήζει χειρουργικής διάνοιξης και αφαίρεσης λόγω της πιθανότητας πυώδους επιμόλυνσης και επιπλοκών.
Η αφαίρεση πραγματοποιείται μέσα από το στόμα με τοπική αναισθησία ή μέθη και διαρκεί μερικά λεπτά. Ο ασθενής μπορεί να επιστρέψει άμεσα στις δραστηριότητές του.
Η ωτοπλαστική – γνωστή και ως αισθητική χειρουργική των αυτιών – είναι μια διαδικασία αλλαγής του σχήματος, της θέσης ή του μεγέθους των πτερυγίων των αυτιών.
Η ωτοπλαστική μπορεί να γίνει σε οποιαδήποτε ηλικία αφού τα αυτιά έχουν φτάσει στο πλήρες μέγεθός τους – συνήθως μετά την ηλικία των 5 ετών – μέχρι την ενηλικίωση. Σε ορισμένες περιπτώσεις, η χειρουργική επέμβαση γίνεται ήδη από την ηλικία των 3 ετών.
Εάν ένα παιδί γεννιέται με αφεστώτα ώτα – προεξέχοντα αυτιά ή άλλα προβλήματα στο σχήμα του αυτιού, ένας νάρθηκας μπορεί να διορθώσει επιτυχώς αυτά τα θέματα αν εφαρμοστεί αμέσως μετά τη γέννηση.
Ενδείξεις για ωτοπλαστική
- Τα αυτιά που προεξέχουν – « πετάγονται» από το κεφάλι
- Τα αυτιά που είναι μεγάλα ανάλογα με το κεφάλι σας
- Τα αυτιά που έχουν δυσμορφίες από κακώσεις
Η ωτοπλαστική τυπικά γίνεται και στα δύο αυτιά για να βελτιστοποιηθεί η συμμετρία τους. Η ωτοπλαστική δεν θα αλλάξει την θέση των αυτιών σας ούτε θα μεταβάλει την ικανότητά σας να ακούτε.
Πώς γίνεται η ωτοπλαστική;
Η ωτοπλαστική γίνεται μετά από εισαγωγή στην κλινική. Πραγματοποιείται με τοπική αναισθησία και μέθη ή προτιμότερα με γενική αναισθησία.
Οι τεχνικές της ωτοπλαστικής διαφέρουν ανάλογα με το είδος της διόρθωσης που απαιτείται. Συνήθως επιλέγεται μία τομή στην οπίσθια επιφάνεια του πτερυγίου του ωτός ώστε να μην υπάρχει εμφανής ουλή. Εν συνεχεία αφαιρείται η περίσσεια χόνδρου και δέρματος. Ο πτερυγιαίος χόνδρος αναδιπλώνεται στην κατάλληλη θέση με κατάλληλες υποστηρικτικές ραφές, ενώ ακολουθεί κλείσιμο των τομών του δέρματος.
Η διαδικασία συνήθως διαρκεί περίπου δύο ώρες.
Μετά την επέμβαση
Μετά την ωτοπλαστική, τα αυτιά καλύπτονται με επιδέσμους για προστασία και στήριξη. Για να διατηρήσετε την πίεση στα αυτιά σας, αποφύγετε τον ύπνο στο πλάι σας. Προσπαθήστε επίσης να μην τρίβετε ή να τοποθετείτε υπερβολική δύναμη στις τομές. Λίγες μέρες μετά την ωτοπλαστική αφαιρούνται οι επίδεσμοι. Τα αυτιά είναι πιθανό να είναι πρησμένα και κόκκινα. Θα χρειαστεί να φορέσετε μια χαλαρή κορδέλα που καλύπτει τα αυτιά σας τη νύχτα για δύο έως έξι εβδομάδες.
Οι βραγχιακές κύστεις είναι συγγενείς επιθηλιακές κύστεις, οι οποίες προκύπτουν στα πλάγια του τραχήλου από την αποτυχία της εξάλειψης κάποιας βραγχιακής σχισμής κατά την εμβρυϊκή ανάπτυξη. Συνήθως αφορούν στη δεύτερη βραγχιακή σχισμή και ανευρίσκονται στα πλάγια του τραχήλου, ενώ σπανιότερα μπορεί να αφορούν στην Ι, ΙΙΙ, ΙV με περιπλοκότερη ανατομία.
Η εμφάνιση της βραγχιακής κύστης δε συσχετίζεται με το φύλο ή την καταγωγή. Εμφανίζεται σε άτομα νεαρής ηλικίας, από την παιδική ηλικία μέχρι την ενηλικίωση.
ΟΙ βραγχιακές κύστεις είναι συνήθως ασυμπτωματικές. Μπορούν ωστόσο να φλεγμαίνουν ή να αποστηματοποιηθούν, ειδικά κατά τη διάρκεια λοιμώξεων του ανώτερου αναπνευστικού συστήματος. Τότε ο ασθενής ψηλαφά μία κλυδάζουσα μάζα στα πλάγια του τραχήλου, πολλές φορές επώδυνη, ενώ άλλες φορές παρατηρείται και έξοδος πυώδους υλικού από κάποιο στόμιο στο δέρμα του τραχήλου ή στο φάρυγγα. Ανάλογα με το μέγεθος και την ανατομική θέση της κύστης μπορεί να εμφανιστούν τοπικά συμπτώματα, όπως δυσφαγία, δυσφωνία, δύσπνοια και συριγμός.
Ο κίνδυνος εμφάνισης καρκινώματος εντός μίας βραγχιακής κύστης εκτιμάται κάτω του 1%.
Η θεραπεία της βραγχιακής κύστης είναι η χειρουργική αφαίρεσή της. Όπως όλη η χειρουργική του τραχήλου, έτσι και η αφαίρεση της βραγχιακής κύστης απαιτεί εξειδίκευση από τον χειρουργό. Χρησιμοποιείται πάντα διεγχειρητική μεγέθυνση για την προστασία ευάλωτων ανατομικών δομών όπως οι καρωτίδες, οι σφαγίτιδες, τα λαρυγγικά νεύρα κ.α. Χρησιμοποιείται ενέργεια τύπου υπερήχων ή ραδιοσυχνοτήτων R-F για την ακριβή αφαίρεση της κύστης και πλήρη απομόνωσή της από τους γύρω ιστούς, ώστε να εξαλειφθεί ο κίνδυνος υποτροπής. Η επέμβαση διενεργείται από μια δερματική τομή στο ύψος της κύστης, συνήθως σε κάποια πτυχή του δέρματος , ώστε με την ταυτόχρονη πλαστική αποκατάσταση να «κρυφθεί» τελείως η ουλή.
 Η κύστη του θυρεογλωσσικού πόρου είναι η συνηθέστερη συγγενής κύστη του τραχήλου. Εμφανίζεται συνήθως στη μέση γραμμή και είναι η συχνότερη μάζα μέσης γραμμής του τραχήλου στους νεαρούς ασθενείς. Προκύπτει από την αποτυχία της φυσιολογικής απορρόφησης του θυρεοειδούς πόρου κατά τη διάρκεια της ανάπτυξης (8η-10η εβδομάδα κύησης), και μπορεί έτσι να εμφανιστούν οπουδήποτε κατά μήκος της πορείας του πόρου, από το επίπεδο του θυρεοειδούς έως το τυφλό τρήμα στη βάση της γλώσσας.
Η κύστη του θυρεογλωσσικού πόρου είναι η συνηθέστερη συγγενής κύστη του τραχήλου. Εμφανίζεται συνήθως στη μέση γραμμή και είναι η συχνότερη μάζα μέσης γραμμής του τραχήλου στους νεαρούς ασθενείς. Προκύπτει από την αποτυχία της φυσιολογικής απορρόφησης του θυρεοειδούς πόρου κατά τη διάρκεια της ανάπτυξης (8η-10η εβδομάδα κύησης), και μπορεί έτσι να εμφανιστούν οπουδήποτε κατά μήκος της πορείας του πόρου, από το επίπεδο του θυρεοειδούς έως το τυφλό τρήμα στη βάση της γλώσσας.
Οι κύστεις θυρεογλωσσικού πόρου εμφανίζονται συνήθως κατά την παιδική ηλικία (90% πριν την ηλικία των 10 ετών) ή παραμένουν ασυμπτωματικές έως ότου μολυνθούν, οπότε μπορούν να παρουσιαστούν ανά πάσα στιγμή. Η εμφάνιση τους είναι συνήθως είτε μια ανώδυνη στρογγύλη διόγκωση της μέσης γραμμής του τραχήλου, ή εάν μολυνθεί ως μία εξέρυθρη φλεγμαίνουσα μάζα. Κινείται με την κατάποση και ανέρχεται με την έξοδο της γλώσσας από το στόμα.
Η διάγνωση γίνεται με απεικονιστικές μεθόδους, υπέρηχο, CT, MRI.
Η θεραπεία της κύστης του θυρεογλωσσικού πόρου είναι η χειρουργική εξαίρεση. Η επέμβαση Sistrunk είναι η πιο ενδεδειγμένη θεραπευτική προσέγγιση. Σε αυτήν διενεργείται πλήρης εκτομή της κύστης και του πόρου μέχρι το τυφλό τρήμα, ενώ αφαιρείται en bloc και το μεσαίο τρίτο του υοειδούς οστού, ώστε να μην υπάρχει υποτροπή. Η κύστη προσεγγίζεται από μία μικρή δερματική οριζόντια τομή στο ύψος του θυρεοειδούς χόνδρου και αποκαθίσταται με ενδοδερμική ραφή ώστε να μην υπάρχει ουλή.

